Rehabilitación del maxilar atrófico combinando GBR e implantes dentales.
Dr. santiago Fernández Sánchez • Técnico: Simón Lamela
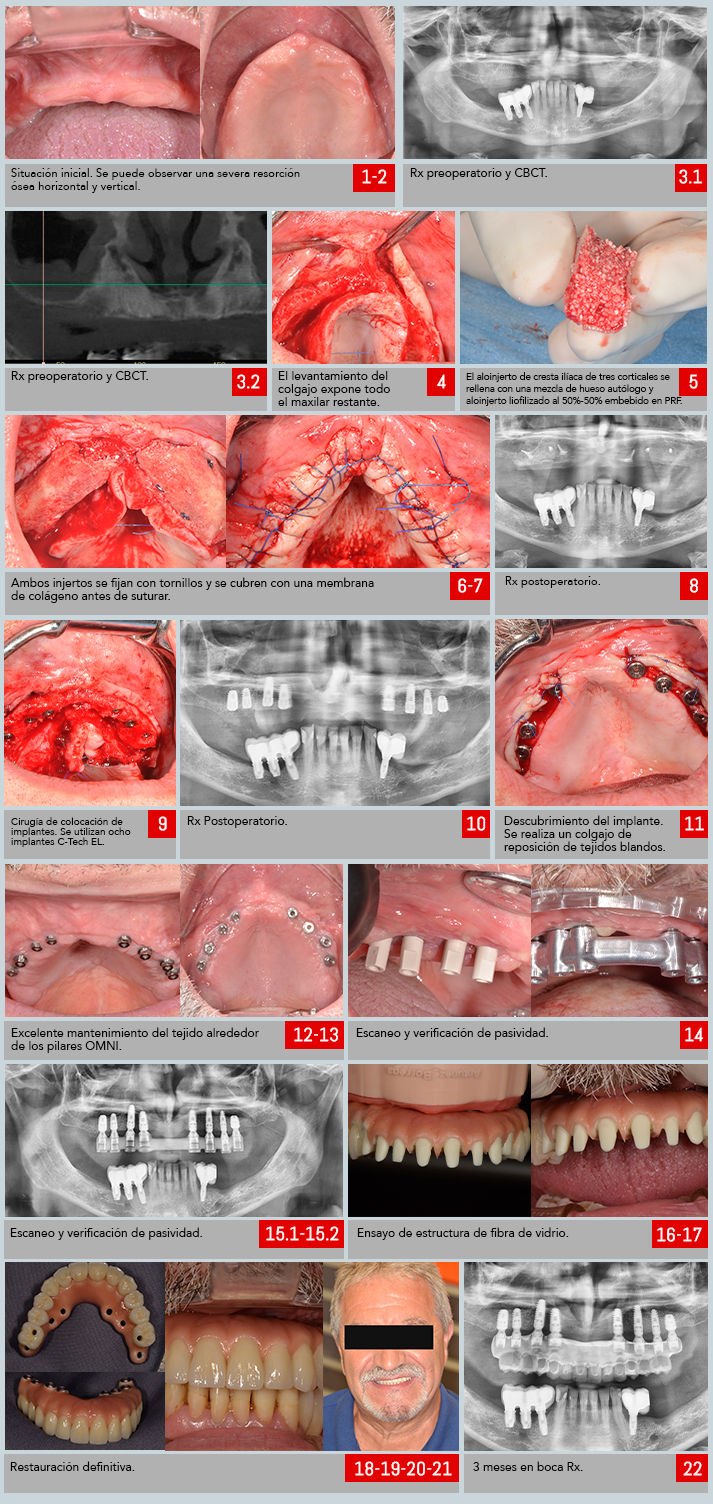
El paciente, varón de 64 años, sin patología de importancia ni fumador; Tenía una condición desdentada completa en la mandíbula superior a largo plazo, más de 15 años (fig. 1 y 2).
En este tiempo visitó a varios profesionales sin encontrar otra solución que la retirada de la prótesis debido a la extrema reabsorción de su hueso remanente. Después de explorar el caso, además de CBCT y Rx (fig. 3.1 y 3.2), consideramos ofrecer al paciente la siguiente solución: restauración fija sostenida por 8 implantes, colocada después de un procedimiento de GBR.
Consideramos que la condición de no fumar era crucial para el éxito del procedimiento regenerativo, debido a la limitada superficie osteogénica que teníamos a nuestra disposición.
Para este caso utilizamos hueso humano liofilizado ofrecido por un banco de tejidos local. Se seleccionó una pieza de cresta ilíaca de tres corticales, lo suficientemente grande como para cubrir ambos lados del maxilar. Durante la cirugía se levantó un amplio colgajo para descubrir todo el hueso remanente (fig. 4).
Posteriormente, se eliminó todo el hueso esponjoso del injerto para poder rellenarlo con una mezcla de hueso autólogo y aloinjerto liofilizado en una proporción de 50/50 (fig. 5).
El hueso de los pacientes se recogió rascando la misma zona quirúrgica, especialmente de la apófisis piramidal del cigoma. La mezcla se empapó en PRF, mejorando la angiogénesis dentro del injerto una vez colocado en el sitio. Ambos injertos se fijaron mediante tornillos (fig. 6) y se cubrieron con una membrana de colágeno destinada a actuar como barrera contra el tejido blando durante al menos 16 semanas (fig. 7 y 8).
La cirugía de implante se realizó después de 16 semanas de curación: se colocaron 8 implantes C-Tech EL después de retirar los tornillos que quedaban de la cirugía anterior. Ahora pudimos trabajar en una cresta ósea más ancha que nos permitió evitar el uso de implantes de diámetro estrecho.
Como los senos estaban altamente neumatizados, se realizó el ascenso del piso del seno en ambos mediante el protocolo de perforación de densificación. (figuras 9 y 10).
También realizamos un injerto de rebase utilizando aloinjerto liofilizado tratando de conseguir una forma regular con superficie lisa. Al igual que en la primera cirugía, el injerto se cubrió con una membrana de colágeno. Todos los parámetros medidos durante la cirugía sugirieron que esperar otras 16 semanas para que los tejidos sanaran sería suficiente.
El paciente utilizó una prótesis removible como restauración temporal durante todo el proceso. Una vez pasado ese tiempo, destapamos los implantes reposicionando los tejidos blandos en sentido vestibular (fig. 11).
Se utilizaron pilares de cicatrización convencionales hasta que se retiró la sutura y luego se reemplazaron por pilares rectos OMNI. Elegimos estos pilares por su diámetro reducido y su fuerte tornillo protésico, pero también por su excelente tratamiento de los tejidos blandos, mejorando la capacidad de limpieza del paciente (fig. 11 y 12).
Luego iniciamos el procedimiento protésico, escaneando digitalmente los scanbodys del sistema (fig. 13 y 14).
El técnico nos envió la primera estructura para comprobar: una estructura de aluminio fresado que se utiliza para verificar la pasividad y reemplazar, si es necesario, la posición de cualquiera de los implantes en el modelo impreso (fig. 15.1 y 15.2). En nuestro caso no fue necesario ningún cambio y pasamos directo al siguiente paso: la Estética.
Como necesitábamos recuperar un gran volumen con esta restauración (que involucraba dientes, tejido blando y duro) decidimos hacer una estructura de fibra de vidrio. Esta opción nos permitió reducir considerablemente el peso final de la prótesis y poder elegir un material de restauración diferente dependiendo de los requerimientos de cada diente.
Tomamos la decisión de individualizar los dientes del 14 al 24 cementando coronas cerámicas Emax individuales a la base de fibra de vidrio, previamente diseñadas para ese objetivo. Eso mejoraría la estética de la restauración. Para los segundos premolares y primeros molares, decidimos aplicar el composite directamente sobre la base de fibra de vidrio por razones funcionales.
El área posterior de la mandíbula inferior del paciente fue rehabilitada con implantes dentales antes de conocernos. Preferimos no restaurar nuestros implantes con soluciones rígidas cuando se trata de implantes con soluciones similares. La estructura de fibra de vidrio combinada con composite ofrecerá un comportamiento más resistente y una sensación más agradable para el paciente al ocluir con el antagonista. La encía estética también se realizó en composite (fig. 16).
Finalmente se terminó la restauración y se atornilló en su posición definitiva (fig. 18-22). Se necesitará tratamiento adicional en los implantes de la mandíbula inferior.